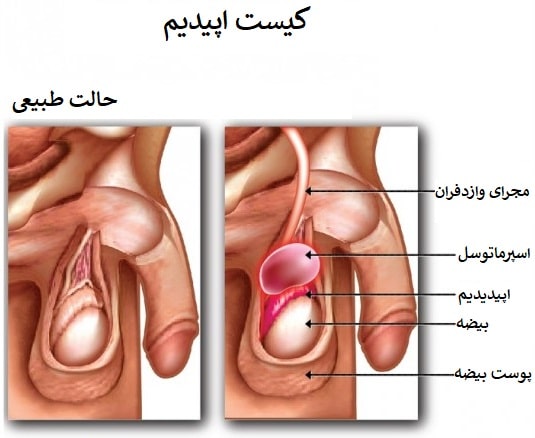
درمان جراحی کیست اپیدیدم (اسپرماتوسل) خوش خیم و حاد روی پوست بیضه
دکتر اسلامی فارغ التحصیل پزشکی عمومی از دانشگاه علوم پزشکی ایران و فارغ التحصیل تخصص اورولوژی از دانشگاه علوم پزشکی اصفهان و همچنین عضویت انجمن اورولوژی ایران و اروپا را با افتخار در کارنامهی تخصصی خود ثبت کردهاند. دکتر سلمان اسلامی با دانش و تخصص خود در زمینهی نفرولیتوتومی پوستی جز بهترین و با تجربهترین جراحان و متخصصان اورولوژی کشور هستند.